„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Zakażenie HPV jest główną przyczyną powstawania tych nieestetycznych narośli. Wirusy te atakują komórki naskórka, powodując ich nadmierne namnażanie się i tworzenie charakterystycznych, często szorstkich i guzkowatych zmian. Warto podkreślić, że istnieje wiele typów wirusa HPV, a każdy z nich może prowadzić do powstania różnych rodzajów kurzajek, występujących w różnych miejscach na ciele. Rozpoznanie kurzajki jest zazwyczaj stosunkowo proste dzięki jej unikalnemu wyglądowi.
Typowa kurzajka ma nierówną, brodawkowatą powierzchnię, która może być biała, szara, różowa lub ciemniejsza, w zależności od koloru skóry osoby zakażonej i lokalizacji zmiany. Czasami na powierzchni kurzajki można dostrzec drobne czarne punkciki, które są w rzeczywistości zatkanymi naczyniami krwionośnymi. Kurzajki mogą być pojedyncze lub występować w skupiskach. Lokalizacja również jest ważnym wskaźnikiem. Najczęściej pojawiają się na dłoniach (w tym na palcach i pod paznokciami), stopach (tzw. kurzajki podeszwowe), łokciach, kolanach, a także na twarzy i narządach płciowych, choć te ostatnie wymagają odrębnego podejścia i diagnostyki. Warto odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, ponieważ metody leczenia mogą się różnić.
Należy pamiętać, że kurzajki nie są bolesne, chyba że zostaną uciskane lub podrażnione, jak ma to miejsce w przypadku kurzajek podeszwowych, które mogą sprawiać dyskomfort podczas chodzenia. Ich wielkość jest bardzo zmienna – od kilku milimetrów do nawet kilku centymetrów średnicy. Zrozumienie, skąd biorą się kurzajki i jak je rozpoznać, jest pierwszym krokiem do skutecznego radzenia sobie z tym problemem i zapobiegania ich dalszemu rozprzestrzenianiu.
Główne przyczyny powstawania kurzajek i sposoby ich zakażenia
Główną i zarazem jedyną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i istnieje ponad 100 jego typów. Nie wszystkie typy HPV powodują kurzajki, ale te, które to robią, atakują komórki skóry, prowadząc do ich niekontrolowanego wzrostu. Zakażenie HPV jest zazwyczaj nabywane poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, które miały styczność z wirusem. Skóra, która jest uszkodzona (np. przez drobne skaleczenia, otarcia, pęknięcia), jest bardziej podatna na wnikanie wirusa.
Narażenie na wirusa HPV może nastąpić w różnych miejscach i sytuacjach. Często do zakażenia dochodzi w miejscach publicznych, gdzie wiele osób chodzi boso, takich jak baseny, siłownie, szatnie czy sauny. Wilgotne i ciepłe środowisko sprzyja przetrwaniu wirusa na powierzchniach. Również dzielenie się przedmiotami osobistymi, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji paznokci, może prowadzić do przeniesienia wirusa. Warto zaznaczyć, że wirus HPV jest bardzo zakaźny, a osoba zakażona może nie być świadoma posiadania kurzajki, nieświadomie rozsiewając wirusa wokół siebie.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym układem odpornościowym, infekcja wirusem może przebiegać bezobjawowo lub kurzajki mogą samoistnie ustąpić po pewnym czasie. Natomiast u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu w wyniku ogólnego osłabienia organizmu, kurzajki mogą być bardziej uporczywe i trudniejsze do leczenia. Dzieci i młodzież często mają mniej rozwinięty system odpornościowy, dlatego są bardziej podatne na zakażenie wirusem HPV i częściej borykają się z problemem kurzajek.
Jak wirus HPV powoduje powstawanie kurzajek na ciele
Wirus brodawczaka ludzkiego (HPV) posiada specyficzne powinowactwo do komórek naskórka. Po wniknięciu do organizmu, najczęściej przez drobne uszkodzenia skóry, wirus dostaje się do komórek podstawnej warstwy naskórka. Tam rozpoczyna swój cykl replikacyjny. HPV wykorzystuje mechanizmy komórkowe gospodarza do namnażania swojego materiału genetycznego i produkcji nowych cząstek wirusowych. Jest to proces, który może trwać od kilku tygodni do kilku miesięcy, zanim pojawią się widoczne zmiany skórne.
Kluczowym mechanizmem działania HPV jest jego zdolność do stymulowania nadmiernego i nieprawidłowego podziału komórek naskórka. Wirus wpływa na cykl komórkowy, powodując zaburzenia w procesie różnicowania się komórek. W efekcie powstają przerośnięte, zrogowaciałe struktury, które tworzą charakterystyczną brodawkowatą powierzchnię kurzajki. Różne typy wirusa HPV mogą preferować różne obszary skóry i wywoływać nieco odmienne morfologicznie zmiany. Na przykład, wirusy odpowiedzialne za kurzajki na dłoniach mogą być inne niż te powodujące kurzajki na stopach czy w okolicach narządów płciowych.
Reakcja układu odpornościowego na obecność wirusa jest zróżnicowana. U niektórych osób układ immunologiczny jest w stanie skutecznie zwalczyć infekcję, prowadząc do samoistnego zaniku kurzajek. U innych, mechanizmy obronne są niewystarczające, co pozwala wirusowi na utrzymywanie się w skórze i powodowanie uporczywych zmian. Warto wiedzieć, że wirus HPV może pozostawać w organizmie w stanie uśpienia przez długi czas, a kurzajki mogą pojawić się nawet po długim okresie od momentu zakażenia, szczególnie w przypadku osłabienia odporności. To właśnie te nadmiernie namnażające się komórki tworzą widoczną kurzajkę, która jest manifestacją obecności wirusa w skórze.
Kiedy i gdzie najczęściej można zarazić się kurzajkami
Narażenie na wirusa HPV, który jest odpowiedzialny za powstawanie kurzajek, może nastąpić w wielu sytuacjach, zwłaszcza tam, gdzie występuje kontakt skóra do skóry lub kontakt z zanieczyszczonymi powierzchniami. Największe ryzyko zakażenia występuje w miejscach publicznych o zwiększonej wilgotności, które sprzyjają przetrwaniu wirusa. Są to przede wszystkim baseny, sauny, łaźnie, a także siłownie i sale gimnastyczne, gdzie wiele osób korzysta ze wspólnych pryszniców i szatni.
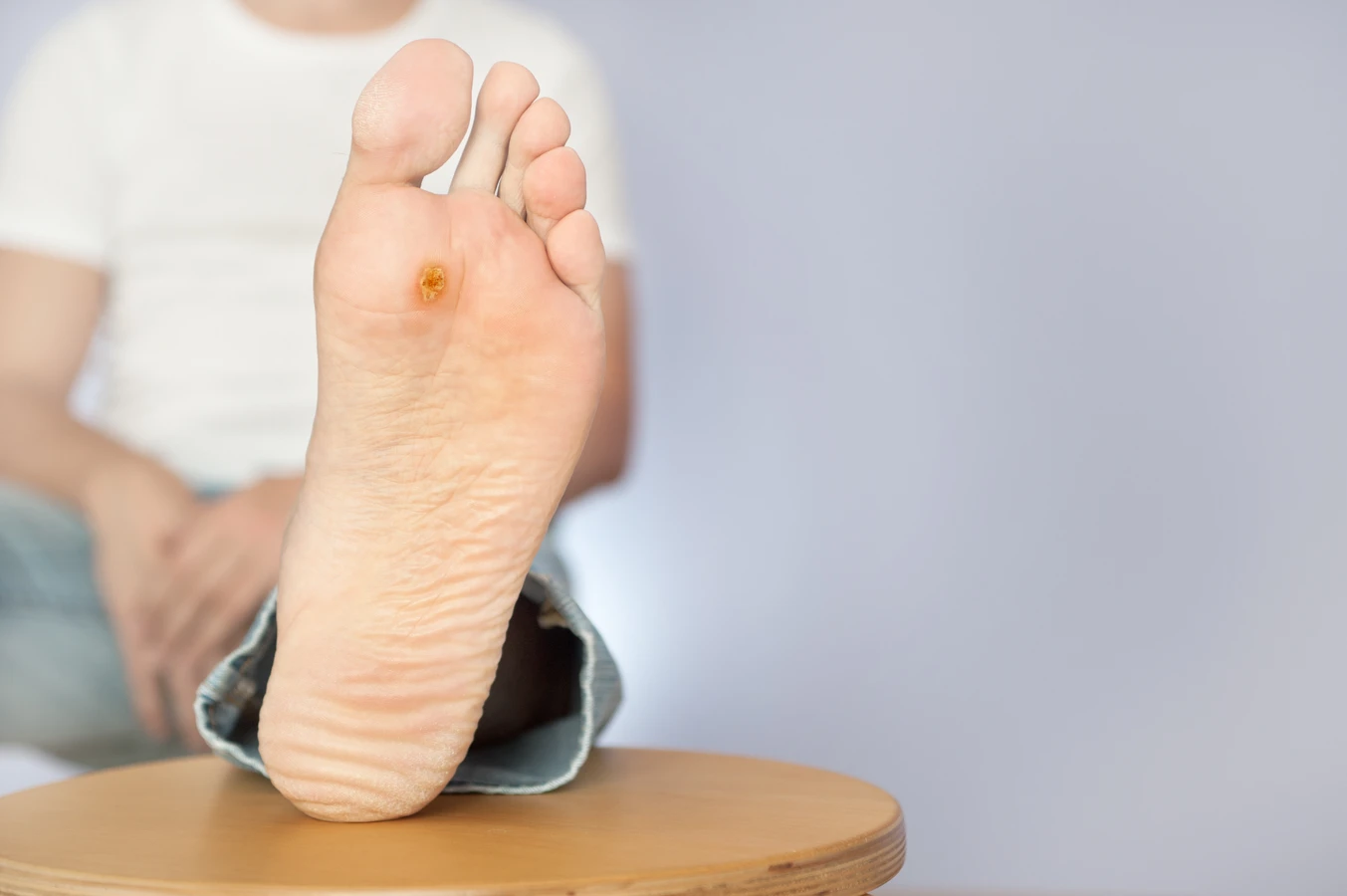
Szczególnie narażone są osoby, które często chodzą boso w miejscach publicznych. Skóra stóp, zwłaszcza jeśli jest uszkodzona przez drobne skaleczenia, otarcia czy pęknięcia, staje się bramą dla wirusa. Kurzajki podeszwowe, zwane również kurzajkami mozaikowymi, są częstym problemem osób aktywnie korzystających z obiektów sportowych czy rekreacyjnych. Dotyczy to również dzieci, które często bawią się na placach zabaw czy w salach zabaw, gdzie kontakt z wirusem jest bardziej prawdopodobny.
Poza miejscami publicznymi, do zakażenia może dojść również w środowisku domowym, na przykład poprzez dzielenie się ręcznikami, dywanikami łazienkowymi, czy nawet przez bezpośredni kontakt z osobą posiadającą kurzajki. Należy pamiętać, że wirus jest bardzo zaraźliwy, a sam kontakt ze zmianą skórną jest wystarczający do przeniesienia infekcji. Dotyczy to również przenoszenia wirusa z jednej części ciała na inną u tej samej osoby. Na przykład, jeśli osoba ma kurzajkę na dłoni i dotknie nią innych obszarów skóry, może zainicjować powstanie nowych zmian.
Oto kilka miejsc i sytuacji, w których ryzyko zakażenia kurzajkami jest podwyższone:
- Publiczne baseny, prysznice i szatnie.
- Siłownie i sale gimnastyczne, zwłaszcza strefy wspólne.
- Sauny i łaźnie parowe.
- Publiczne toalety i przebieralnie.
- Dzielenie się obuwiem, ręcznikami lub innymi przedmiotami osobistymi.
- Bezpośredni kontakt fizyczny z osobą zakażoną.
- Uszkodzona skóra, która jest bardziej podatna na infekcję.
- Placówki opieki nad dziećmi i szkoły, gdzie kontakt między dziećmi jest częsty.
Jakie czynniki sprzyjają rozwojowi kurzajek u ludzi
Rozwój kurzajek jest procesem, w którym kluczową rolę odgrywa zakażenie wirusem HPV, jednak pewne czynniki mogą znacząco zwiększyć podatność organizmu na infekcję lub sprzyjać rozwojowi istniejących zmian. Jednym z najważniejszych czynników jest obniżona odporność. Układ immunologiczny, który jest osłabiony, ma trudności z rozpoznaniem i zwalczaniem wirusa HPV, co ułatwia mu namnażanie się w komórkach naskórka i prowadzi do powstawania brodawek. Osłabienie odporności może być spowodowane różnymi przyczynami, takimi jak choroby przewlekłe (np. cukrzyca, HIV/AIDS), przyjmowanie leków immunosupresyjnych po przeszczepach narządów, chemioterapia, a także ogólne przemęczenie organizmu czy stres.
Kolejnym istotnym czynnikiem jest wiek. Dzieci i młodzież są często bardziej narażeni na zakażenie wirusem HPV i rozwój kurzajek. Wynika to z faktu, że ich układ odpornościowy nie jest jeszcze w pełni dojrzały i nie zawsze potrafi skutecznie zareagować na infekcję. Z drugiej strony, osoby starsze również mogą mieć obniżoną odporność, co może wpływać na ich podatność na wirusa.
Uszkodzenia skóry stanowią kolejną ważną okoliczność sprzyjającą pojawieniu się kurzajek. Drobne skaleczenia, zadrapania, pęknięcia naskórka, a nawet otarcia, tworzą dogodne wejście dla wirusa HPV. Dlatego miejsca, które są narażone na częste urazy, takie jak dłonie, palce, łokcie i kolana, są częstszym miejscem występowania kurzajek. Podobnie, uszkodzona skóra stóp, na przykład spowodowana noszeniem niewygodnego obuwia, może ułatwić zakażenie wirusem prowadzącym do powstania kurzajek podeszwowych.
Inne czynniki, które mogą sprzyjać rozwojowi kurzajek, obejmują:
- Częste moczenie skóry, które osłabia jej barierę ochronną.
- Nadmierna potliwość, szczególnie dłoni i stóp, która tworzy wilgotne środowisko sprzyjające wirusom.
- Przewlekły stres, który może negatywnie wpływać na funkcjonowanie układu odpornościowego.
- Niedobory żywieniowe, zwłaszcza brak niektórych witamin i minerałów ważnych dla odporności.
- Współistniejące choroby skóry, takie jak egzema czy łuszczyca, które naruszają integralność bariery skórnej.
Różne rodzaje kurzajek i ich specyficzne lokalizacje
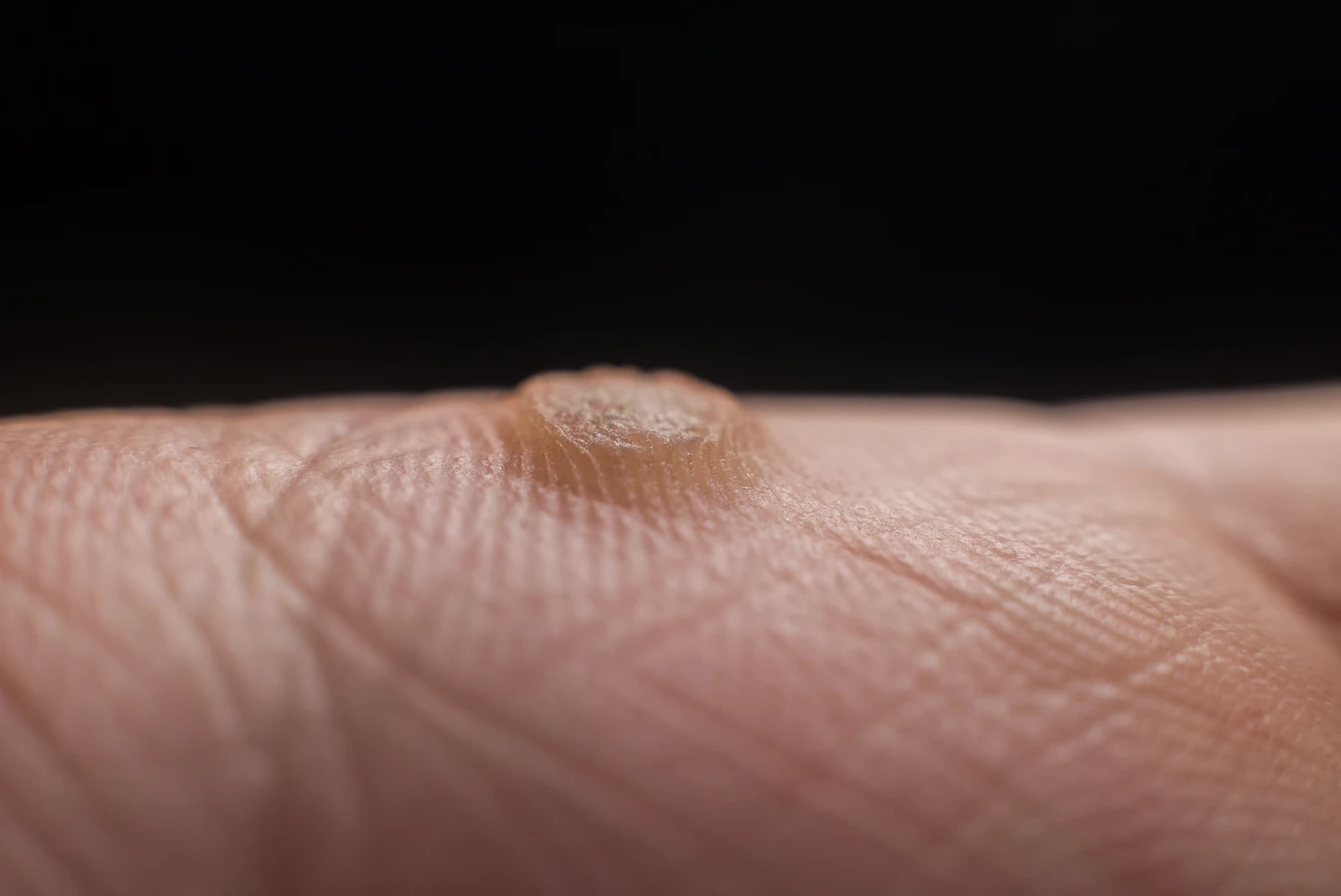
Kurzajki, choć wywoływane przez wirusa HPV, mogą przybierać różne formy i występować w różnych miejscach na ciele, co jest związane z typem wirusa oraz specyfiką danej lokalizacji. Zrozumienie tych różnic jest kluczowe dla prawidłowej diagnozy i doboru odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się twardą, szorstką powierzchnią i zazwyczaj występują na palcach, dłoniach, łokciach i kolanach. Mogą być pojedyncze lub tworzyć grupy.
Szczególny rodzaj stanowią kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na ucisk podczas chodzenia, często wrastają w głąb skóry, co może powodować ból i dyskomfort. Mogą mieć na powierzchni charakterystyczne czarne punkciki, będące wynikiem zakrzepłych naczyń krwionośnych. Kurzajki podeszwowe mogą występować pojedynczo lub w skupiskach, tworząc tzw. brodawki mozaikowe.
Brodawki płaskie, zwane również kurzajkami płaskimi, są mniejsze, gładsze i często występują w skupiskach. Najczęściej pojawiają się na twarzy, szyi, rękach i nogach. Mają kolor zbliżony do skóry lub są lekko zaróżowione. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie.
Inne rodzaje kurzajek obejmują:
- Brodawki nitkowate (palczaste) – wydłużone, cienkie narośla, które najczęściej pojawiają się na twarzy, wokół ust, nosa i na powiekach.
- Brodawki narządów płciowych (kłykciny kończyste) – są to specyficzne zmiany wywoływane przez typy HPV przenoszone drogą płciową. Wymagają odrębnej diagnostyki i leczenia ze względu na lokalizację i potencjalne ryzyko powikłań.
- Brodawki okołopaznokciowe – pojawiają się wokół paznokci u rąk i nóg, mogą być bolesne i utrudniać utrzymanie higieny.
Każdy rodzaj kurzajki może mieć tendencję do lokalizowania się w określonych miejscach, co jest związane z preferencjami poszczególnych typów wirusa HPV oraz warunkami panującymi na danej skórze, na przykład wilgotnością, narażeniem na otarcia czy ucisk.
Jak wirus HPV przenosi się między ludźmi a przedmiotami
Wirus brodawczaka ludzkiego (HPV) jest wysoce zaraźliwy i może przenosić się na wiele sposobów, zarówno bezpośrednio między ludźmi, jak i pośrednio poprzez kontakt z zakażonymi powierzchniami lub przedmiotami. Główną drogą transmisji jest bezpośredni kontakt skóra do skóry. Kiedy osoba zakażona ma kurzajkę, wirus obecny na powierzchni zmiany może łatwo przenieść się na skórę innej osoby podczas dotyku. Jest to najczęstszy sposób zakażenia, szczególnie w przypadku brodawek zwykłych na dłoniach i palcach.
Przenoszenie wirusa jest ułatwione, gdy skóra jest uszkodzona. Drobne skaleczenia, otarcia, pęknięcia czy zadrapania stanowią otwartą drogę dla wirusa do wniknięcia w głębsze warstwy naskórka. Dlatego miejsca, które są bardziej narażone na urazy, takie jak dłonie, palce, stopy, łokcie i kolana, stają się częstszym miejscem infekcji. Wilgotne środowisko dodatkowo sprzyja przetrwaniu i transmisji wirusa, dlatego miejsca takie jak baseny, sauny czy szatnie są uważane za punkty zapalne.
Pośrednie przenoszenie wirusa HPV może nastąpić poprzez kontakt z przedmiotami, które miały styczność z zakażoną skórą. Wirus może przetrwać na powierzchniach przez pewien czas, zwłaszcza w wilgotnym środowisku. Do przedmiotów, które mogą stanowić źródło zakażenia, należą ręczniki, dywaniki łazienkowe, obuwie, narzędzia do pielęgnacji paznokci, a nawet powierzchnie w miejscach publicznych, takie jak poręcze czy klamki. Dzielenie się takimi przedmiotami zwiększa ryzyko przeniesienia wirusa.
Warto również wspomnieć o możliwości autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną u tej samej osoby. Jeśli osoba z kurzajką dotknie jej, a następnie dotknie innej, niezainfekowanej części ciała, może doprowadzić do powstania nowej zmiany. Jest to częsta przyczyna rozprzestrzeniania się kurzajek po całym ciele, szczególnie jeśli osoba często dotyka swoich zmian.
Podsumowując, kluczowe drogi przenoszenia HPV to:
- Bezpośredni kontakt skóra do skóry.
- Kontakt z zakażonymi powierzchniami (np. podłogi w szatniach, basenach).
- Dzielenie się przedmiotami osobistymi (ręczniki, obuwie).
- Autoinokulacja (przenoszenie wirusa z jednej części ciała na inną).
Świadomość tych dróg transmisji jest kluczowa w profilaktyce i zapobieganiu zakażeniom wirusem HPV.
Jak system odpornościowy reaguje na wirusa HPV i kurzajki
Układ odpornościowy człowieka odgrywa fundamentalną rolę w walce z wirusem brodawczaka ludzkiego (HPV) i determinowaniu, czy dana osoba rozwinie kurzajki, a jeśli tak, to jak długo będą się one utrzymywać. Po wniknięciu wirusa do organizmu, układ odpornościowy jest aktywowany do rozpoznania i zwalczania patogenu. Komórki układu odpornościowego, takie jak limfocyty T i komórki NK, próbują zniszczyć zainfekowane komórki naskórka. W przypadku zdrowych i sprawnie działających mechanizmów obronnych, infekcja wirusem HPV może zostać wyeliminowana, co prowadzi do samoistnego zaniku kurzajek, nawet bez interwencji medycznej.
Jednakże, skuteczność odpowiedzi immunologicznej jest bardzo zróżnicowana u poszczególnych osób. Niektóre typy wirusa HPV są bardziej „przebiegłe” i potrafią unikać wykrycia przez układ odpornościowy, co pozwala im na długotrwałe utrzymywanie się w skórze. Dodatkowo, czynniki osłabiające odporność, takie jak choroby przewlekłe, stres, niedobory żywieniowe czy przyjmowanie leków immunosupresyjnych, mogą znacząco ograniczyć zdolność organizmu do zwalczania wirusa. W takich sytuacjach, kurzajki mogą być bardziej uporczywe, trudniejsze do leczenia i mieć skłonność do nawrotów.
Ważne jest, aby zrozumieć, że obecność wirusa HPV w organizmie nie zawsze musi oznaczać pojawienie się widocznych kurzajek. Wiele infekcji HPV przebiega bezobjawowo, a układ odpornościowy radzi sobie z wirusem, zanim zdąży on wywołać jakiekolwiek zmiany skórne. Nawet jeśli kurzajki się pojawią, ich samoistne ustąpienie jest dowodem na to, że układ odpornościowy podjął skuteczną walkę. Ten proces może trwać od kilku tygodni do nawet kilku lat, w zależności od indywidualnej odpowiedzi immunologicznej i typu wirusa.
Wsparcie dla układu odpornościowego może być pomocne w walce z kurzajkami, choć nie zastąpi ono leczenia medycznego, jeśli jest ono konieczne. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, redukcja stresu oraz regularna aktywność fizyczna mogą pozytywnie wpłynąć na ogólną kondycję immunologiczną organizmu. Czasami, w przypadku nawracających lub trudnych do leczenia kurzajek, lekarz może zalecić dodatkowe badania lub metody wzmacniające odpowiedź immunologiczną.
Co robić, gdy pojawią się kurzajki na skórze
Gdy na skórze pojawią się zmiany, które podejrzewasz o bycie kurzajkami, pierwszą i najważniejszą rzeczą jest unikanie samodzielnego, agresywnego usuwania lub drapania tych zmian. Kurzajki są wywoływane przez wirusa HPV, który jest bardzo zaraźliwy. Drapanie lub próby samodzielnego wycinania mogą prowadzić do rozprzestrzenienia wirusa na inne partie ciała, a także do powstania wtórnych infekcji bakteryjnych. Zamiast tego, najlepszym podejściem jest konsultacja z lekarzem, który postawi prawidłową diagnozę i zaproponuje odpowiednią ścieżkę postępowania.
Lekarz pierwszego kontaktu lub dermatolog będzie w stanie odróżnić kurzajki od innych, podobnych zmian skórnych, takich jak odciski, modzele, brodawki łojotokowe czy nawet zmiany nowotworowe, które mogą wymagać zupełnie innego leczenia. Po potwierdzeniu, że jest to kurzajka, lekarz przedstawi dostępne opcje terapeutyczne. Metody leczenia są zróżnicowane i zależą od rodzaju kurzajki, jej lokalizacji, wielkości oraz indywidualnej reakcji pacjenta.
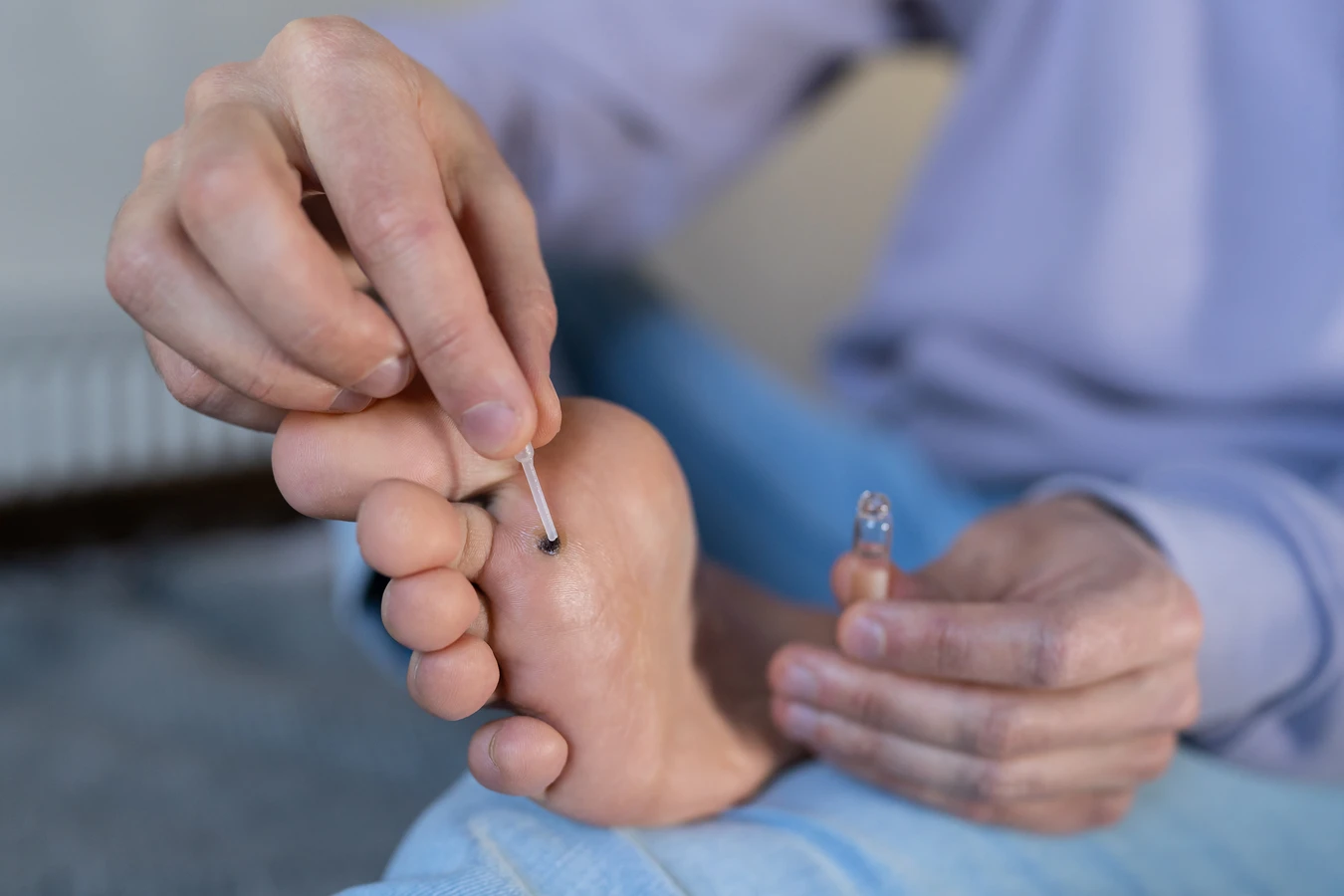
W przypadku łagodnych i pojedynczych kurzajek, lekarz może zalecić preparaty dostępne bez recepty, takie jak maści czy płyny zawierające kwas salicylowy lub mocznik, które pomagają zmiękczyć i złuszczyć zrogowaciałą warstwę naskórka, stopniowo prowadząc do usunięcia zmiany. Ważne jest, aby stosować te preparaty zgodnie z instrukcją i być cierpliwym, ponieważ proces ten może trwać kilka tygodni.
Jeśli domowe metody nie przynoszą rezultatów lub kurzajki są liczne, uporczywe lub bolesne, lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia – zamrażanie kurzajki ciekłym azotem, co powoduje zniszczenie zainfekowanych komórek.
- Elektrokoagulacja – wypalanie kurzajki za pomocą prądu elektrycznego.
- Laseroterapia – usuwanie kurzajki za pomocą lasera.
- Leczenie farmakologiczne – stosowanie silniejszych preparatów kwasowych lub leków immunomodulujących.
- Chirurgiczne wycięcie – w rzadkich przypadkach, gdy inne metody zawodzą.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i dbanie o higienę, aby zapobiec nawrotom i rozprzestrzenianiu się infekcji.
„`